Volumen de dilución de la glucorraquia como predictor del nivel de bloqueo sensitivo, después de raquianestesia con bupivacaína hiperbarica.
Volumen de dilución de la glucorraquia como predictor del nivel de bloqueo sensitivo.
Resumen.
Objetivo: El presente artículo pretende investigar si después de la administración de 2 ml de bupivacaína hiperbarica en el espacio raquídeo, el volumen de dilución de la glucosa (glucorraquia) administrada con este anestésico, verificado en diferentes tiempos, es útil como predictor del nivel máximo de bloqueo sensitivo.
Pacientes y Métodos: Estudio prospectivo de 34 pacientes, bajo anestesia espinal continua con un catéter 22 G, a través del cual se han administrado 2 ml de bupivacaína hiperbarica, después, a los 5, 10, 15 y 20 minutos se extraen muestras de líquido cefalorraquídeo, para determinar la glucorraquia mediante análisis en el Laboratorio A continuación de cada extracción, durante esos 20 minutos se valora el nivel del bloqueo sensitivo. Por el método de dilución averiguamos el volumen de L.C.R. que contiene la glucosa en el momento de máximo nivel de analgesia.
Resultados: Los volúmenes de dilución de la glucorraquia obtenidos van desde 32 ml a 96 ml, con un nivel de analgesia máximo en T4 y mínimo en L2 y un tiempo medio para alcanzar el máximo nivel de analgesia de 13 minutos. Encontramos una correlación negativa entre el volumen obtenido en el momento del nivel más alto de bloqueo sensitivo y ese nivel máximo (Rho=-0,602, p<0,01).
Conclusiones: Se observa que a menor volumen de dilución de la glucorraquia se obtiene un mayor nivel de analgesia y viceversa.
Palabras clave: Anestesia espinal, Líquido cefalorraquídeo/Volumen, Anestésico local, Bupivacaína, Glucorraquia, Bloqueo sensitivo.
Volume of dilution of the glycorrhachia as a predictor of the level of sensitive block after spinal anesthesia with hyperbaric bupivacaine.
Volume of dilution of the glycorrhachia as a predictor of the level of sensitive blockade.
Summary.
Objetive: The present article aims to investigate whether after the administration of 2 ml of hyperbaric bupivacaine in the spinal space, the dilution volume of glucose (glycorrhachia) administered with this anesthetic, verified at different times, is useful as a predictor of the maximum level of sensitive block.
Patients and Methods: Prospective study of 34 patients, under continuous spinal anesthesia with a 22 G catheter, through which 2 ml of hyperbaric bupivacaine have been administered, after which, at 5, 10, 15, 20 minutes liquid samples are extracted. cerebrospinal fluid, to determine the glucose level by analysis in the Laboratory After each extraction, during those 20 minutes, the level of the sensitive block is evaluated. By the dilution method we find out the volume of L.C.R. which contains glucose at the time of maximum level of analgesia.
Results: The glycorrhachia dilution volumes obtained range from 32 ml to 96 ml, with a maximum level of analgesia in T4 and minimum in L2 and a mean time to reach the maximum level of analgesia of 13 minutes. We found a negative correlation between the volume obtained at the moment of the highest level of sensory block and that maximum level (Rho = -0.602, p <0.01).
Conclusions: It is observed that the lower the volume of dilution of the glycorrhachia, the higher the level of analgesia and the higher the dilution volume of the glycorrhachia, the lower the level of analgesia.
Key words: Spinal anesthesia, Cerebrospinal fluid / Volume, Local anesthetic, Bupivacaine, Glycorrhachia, Sensitive block.
Introducción.
El diluyente del anestésico local cuando se realiza una anestesia espinal es el líquido cefalorraquídeo (LCR), sobre todo el contenido en el espacio lumbo-sacro. El volumen de LCR desde T11-T12 hasta el final del saco dural S2-S3 se ha medido con técnicas de Resonancia Magnética y oscila según autores desde 281 a 81,1 ml2 en reposo.
El volumen total del LCR es de 90-150 ml, su densidad es de 1,003-1008 g/cm3, su osmolaridad de 292-297 miliosmoles/litro y su pH de 7,28-7,32. En su composición se encuentran iones como el Na+, el HCO3–, el Ca++, el Cl–, glucosa (50-80 mg dL-1) y proteínas en escasa cantidad. En nuestro hospital el anestésico habitualmente utilizado cuando se realiza una raquianestesia es la bupivacaína hiperbarica Braun® al 0,5 % que contiene bupivacaína clorhidrato (sal iónica) al 0,50% y glucosa monohidrato al 8,25% (8250 mg dL-1) ambas disueltas en agua, la concentración de glucosa es muy elevada si se compara con la que existe en el LCR .
Con todos estos datos y para comprender mejor el comportamiento de la bupivacaína hiperbarica, cuando se introduce en el espacio raquídeo, en el Laboratorio de Análisis Clínicos de nuestro Hospital vamos a simular de forma estática el canal raquídeo y su contenido con una probeta de cristal transparente de 100 ml de capacidad y 18 cm de longitud, que se rellena con 100 ml de una solución a una temperatura de 36º C compuesta de: 60 ml de solución salina al 0,9 %, 25 ml de Gelofundina y 7,5 ml de agua destilada, a la que se añaden 7,5 ml de bicarbonato sódico 1/6 M. De esta manera se obtiene una solución con una densidad de 1,009 g/cm3, una osmolaridad de 259 miliosmoles/litro y un pH de 7,34. (solución que consideramos de características similares a la del LCR).
Después, mediante un catéter subaracnoideo 22 G, 2 ml de bupivacaína hiperbarica teñida con 0,1 ml de azul de metileno al 0,1 % se depositan a 4 cm del fondo de esa probeta. Se ve como la solución anestésica teñida se diluye en un pequeño volumen del fondo (los últimos 4 cm). Sin retirar este catéter se deja la solución en reposo 30 minutos, transcurrido los cuales se observa que la solución teñida sigue en el fondo (a partir de esos últimos 4 centímetros), aunque el color aumenta con la profundidad, el resto de la solución no está coloreada, entonces se extraen muestras con otro catéter del mismo calibre, empezando por arriba, a 16 cm del fondo, se realiza la misma operación a 13, 10, 7, 4, 3, 1 y 0,5 cm del mismo, se miden las concentraciones de glucosa, y se observa que no hay glucosa fuera de la zona coloreada, a 4 cm del fondo la glucorraquia es de 100 mg/dl, a 1 cm la glucorraquia es de 400 mg/dl, a ½ cm supera los 1000 mg/dl.
Una vez realizadas estas mediciones comprobamos que si inclinamos la probeta la zona teñida se desplaza siguiendo el ángulo de inclinación, pero no se mezcla con el resto de la solución, a continuación agitamos la probeta hasta conseguir que toda la solución queda débilmente coloreada, dejamos la solución en reposo 20 minutos y después medimos la glucorraquia en las mismas marcas de la probeta que antes, se observa que toda la solución contiene la misma cantidad de glucosa (165 mg dL-1).
En el canal raquídeo la bupivacaína hiperbarica (anestésico local y glucosa) difunde en el LCR a nivel lumbar hasta lograr una concentración uniforme y siguiendo un modelo farmacocinético bicompartimental3, primero se deposita en la zona mas declive del espacio raquídeo y se disuelve en un volumen de LCR, a continuación se libera a su forma básica no ionizada, que es la forma activa, difunde en el LCR hasta entrar en contacto con el tejido nervioso y produce el bloqueo raquídeo completo entre 5 y 20 minutos4.
Se ha postulado5 y después se ha confirmado6 que las cinéticas de la bupivacaína y la glucosa administradas en espacio raquídeo guardan una estrecha relación, por lo que si se calcula el volumen de LCR en que está diluida la glucosa (glucorraquia) cuando se alcanza el máximo nivel de analgesia, se hace con los ml en que lo está la bupivacaína.
En este estudio se pretende investigar si después de la administración de 2 ml de bupivacaína hiperbarica en espacio raquídeo y averiguar aplicando una fórmula química, el volumen de dilución de la glucorraquia administrada con este anestésico en diferentes tiempos, este volumen es útil como predictor del nivel máximo de bloqueo sensitivo.
Material y métodos.
Después de haber sido aprobado por el Comité Ético de nuestro hospital y de obtener el consentimiento informado por escrito, se realizó un estudio prospectivo en el que se incluyen en un periodo de 4 meses a 34 pacientes consecutivos, programados para cirugía con anestesia espinal continua7. Los criterios de exclusión son los propios de la anestesia espinal, a los que se añaden los pacientes menores de 50 años (para minimizar el riesgo de cefalalgia).
El protocolo de la raquianestesia continua con equipo Spinocath Braun®, fue el rutinario7. Tras comprobar la salida de LCR por el extremo del catéter, se aspiró con una jeringa desechable de 1 ml una muestra de 0,5 ml que se depositó en un tubo estéril para analizar las cifras basales de glucorraquia. A continuación se administró por el catéter a los pacientes 2 ml de Bupivacaína hiperbarica Braun® al 0,5 %, durante 20 segundos e inmediatamente se los colocó en decúbito supino. Posteriormente se extrajeron muestras para la medición de la glucorraquia a los 5, 10, 15, 20, minutos del fin de la inyección intratecal, con una primera jeringa de 1 ml extraían y desechaban 0,15 ml de LCR para purgar el catéter, y con otra se extraían 0,25 ml de LCR para realizar las determinaciones. Después de la extracción de los 5 minutos se procedió a colocar a los pacientes en posición quirúrgica definitiva y se dio comienzo a la intervención. Durante los primeros veinte minutos, después de cada extracción, se valoró el nivel del bloqueo sensitivo utilizando el método de insensibilidad al pinchazo. Se registró el nivel máximo alcanzado y el tiempo transcurrido hasta alcanzarlo. La determinación de la glucorraquia basal y las otras cuatro obtenidas durante esos 20 minutos en el quirófano se realizó en el Laboratorio de Análisis Clínicos de nuestro Hospital.
Para calcular el volumen de dilución de la bupivacaína hiperbarica nos basamos en que si inyectamos una cantidad conocida de sustancia, en un volumen desconocido de líquido en el que se mezcla, bastará con tomar una muestra de dicho líquido y medir la concentración de la sustancia inyectada, para obtener el volumen. Nosotros vamos a utilizar la glucosa como sustancia inyectada para averiguar este volumen. El Laboratorio nos da las concentraciones de glucosa en LCR en mg/dl, pero para hacer más comprensibles los cálculos operamos en mg/ml.
Se sabe la cantidad de glucosa que introducimos (82,5 mg por 2 ml = 165 mg) y se ha determinado tanto la glucorraquia basal como la glucorraquia en el momento de máximo nivel de analgesia. Aplicamos la fórmula:
Este volumen en ml será el volumen de LCR en que se han distribuido la glucosa y la bupivacaína3.
Estudiamos también la correlación entre el máximo nivel de analgesia y la duración del bloqueo motor.
Los datos se han analizado con el programa SPSS 9.0.1® para Microsoft Windows®. Al no existir estudios previos en humanos no hay referencias sobre las que calcular el tamaño muestral. Con el fin de suponer una distribución normal de la muestra, se persigue un objetivo de más de 30 pacientes válidos consecutivos, para lo cual se necesita incluir en el estudio a 34 pacientes. Para comprobar la normalidad de las variables cuantitativas continuas, se utilizó el test de Kolmogorov-Smirnov. Para valorar la correlación entre variables se ha utilizado el test de Pearson (r) o la Rho de Spearman. Los resultados del estudio se expresan como media + desviación estándar, mediana (rango) o frecuencia. La significación estadística a priori elegida es del 5%.
Resultados.-
De los 34 pacientes incluidos en el estudio, se excluyeron cuatro casos por fallos en la técnica. En la tabla I se muestran las características demográficas de los pacientes.
El máximo nivel de analgesia, el tiempo en que se alcanzó ese nivel, el volumen de dilución de la glucorraquia en el momento de máximo nivel de analgesia y la duración total del bloqueo motor los vemos en la tabla II.
La altura media de bloqueo fue en T8, el nivel máximo alcanzado fue en T4 y el mínimo en L2.
El tiempo medio para alcanzar el máximo nivel de analgesia fue de 13 minutos, el tiempo máximo requerido fue de 20 minutos y el mínimo de 5 minutos
El volumen de dilución medio en el momento de máximo nivel de analgesia fue de 53 ml, con un máximo de 96 ml y un mínimo de 32 ml.
En la figura 1 se muestra la relación entre volumen de dilución y el nivel máximo de bloqueo sensitivo y se observa que, en general, a menor volumen corresponde mayor altura alcanzada. El coeficiente de correlación (Rho de Spearman) entre ambos parámetros es de -0,602, p<0,01.
La correlación entre el volumen de dilución en el momento de máximo bloqueo sensitivo y la duración del bloqueo motor es también negativa (Rho= -0,542, p<0,01).
La correlación entre el nivel máximo de bloqueo sensitivo y la duración del bloqueo motor en minutos es postiva (Rho= 0,637, p<0,01).
Discusión.-
En dos artículos ya mencionados, se midió el volumen de LCR desde T11-T12 hasta el final del saco dural S2-S3 con técnicas de Resonancia Magnética y en el primero de ellos oscilaba desde 28 hasta 42 ml en reposo1; en el segundo2 se encontraron valores de 42,7 ml a 81,1 ml. Esta gran variabilidad, puede explicarse aparte de por variaciones entre individuos, porque el volumen cambia con la hiperventilación o la compresión abdominal, así ambos fenómenos combinados pueden disminuirlo2, desde 28 ml a 13,3 ml o de 42 ml a 25,4 ml.
En nuestro estudio las cifras oscilan entre 32 y 96 ml, bastante similares a las obtenidas con la RM. Y presenta la ventaja de que basta la aplicación de una fórmula para obtenerlo.
El resultado coincide con lo observado en la clínica en aquellos pacientes que sufren una compresión de la vena cava inferior, porque se produce una dificultad al retorno venoso con congestión de las venas lumbares, intervertebrales y epidurales, que origina un aplastamiento y una deformidad de las paredes de la duramadre con una disminución de la capacidad del espacio subaracnoideo y una reducción del volumen del LCR1, por lo cual la anestesia raquídea alcanza metámeras superiores. Esto ocurre en las embarazadas o en los enfermos con un tumor abdominal, aunque nuestro trabajo excluye las embarazadas y ningún paciente presentaba una masa abdominal conocida.
La hiperventilación1 es causa de disminución temporal del LCR en la región lumbar pues al reducir el volumen de sangre intracraneal se requiere un reemplazamiento, esto se hace aumentando el LCR a expensas de sustraerlo del reservorio medular y esto produce un descenso del LCR a nivel lumbar y un aumento de la extensión de la anestesia. Las variaciones de volumen encontradas en nuestro estudio pueden ser atribuidas en parte a este efecto de la hiperventilación, quizás presente en alguno de nuestros pacientes y que pasó desapercibido.
En nuestro estudio a mayor nivel de bloqueo sensitivo mayor duración del bloqueo motor, que coincide con el trabajo de Hideyuqui y cols8, y sin embargo Shiffer y cols9 encuentran una correlación inversa a mayor altura del bloqueo sensitivo menor duración del mismo. Pero en nuestro estudio al analizar nuestros datos con el programa SSPS obtenemos también una correlación negativa y es que el programa estadístico considera que T12 es de mayor altura analgésica que T8 y este mayor que T6 etc, esto se comprende mejor si se observa la figura 1 (donde a menor volumen corresponde una mayor altura analgésica o sea una correlación negativa) se ve que así como en el eje de abscisas el volumen crece desde el origen 20 ml hasta 120 ml, en el de ordenadas es al contrario y para el analizador decrece desde el origen en L2, (sigueT12, T10) hasta T2. Por eso hay que realizar una corrección. Y ésta a nuestro parecer es la explicación más lógica de la discrepancia con el estudio de Shiffer, en el cual, quizás no se haya tenido en cuenta este aspecto.
La demostración de lo anterior es que la correlación entre el volumen de dilución de la glucorraquia en el momento de máximo bloqueo sensitivo y la duración del bloqueo motor es negativa (Rho= -0,542) o sea a menor volumen más duración del bloqueo y en este caso no hay que hacer ninguna corrección, pues aquí no interviene el nivel de máxima analgesia. Y esto se corresponde con los hallazgos anteriores.
Las limitaciones al ensayo se pueden deducir del experimento, pues en este se observa que las concentraciones de glucosa en el LCR no son homogéneas, se acumulan en el fondo de la probeta, es lo que ocurre al principio de la administración de la solución anestésica y continuaría así si dejásemos al paciente en posición sentada para realizar una anestesia en silla de montar. Pero, al colocar al paciente en decúbito supino las concentraciones se homogenizan y por lo tanto podemos deducir que transcurridos unos minutos si se pueden considerar válidas las concentraciones obtenidas para calcular el volumen de dilución.
Aunque quizás hubiese sido mejor utilizar en vez de un catéter con un solo orificio en la punta un catéter multiperforado, como el del equipo Perifix utillizado para la analgesia epidural, pues así las tomas serían de tres zonas distintas y las concentraciones de glucosa utilizadas nos proporcionarían un volumen más real, pero la desventaja de este catéter es que para su introducción en espacio raquídeo se necesita una aguja de mayor calibre, por lo que el orificio en la duramadre originado al realizar la punción dural es mayor y daría lugar a un incremento de las posibles cefaleas.
El cálculo de la altura de la analgesia más alta conseguida se puede realizar de forma más objetiva utilizando un neuroestimulador2 pero este método tiene la limitación de que no se puede utilizar por encima de T8 pues provoca alteraciones en la conducción cardíaca.
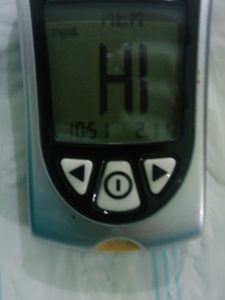
Figura 2.- Glucómetro Ascensia Elite con el símbolo Hi (Glucorraquia >600 mg dL-). Figure 2.- Ascensia Elite Glucometer with the Hi symbol (Glycorrhachia> 600 mg dL-).
Todas las mediciones de glucorraquia pueden ser realizadas con el glucómetro10 Ascensia Elite XL & Elite® (Fig 2), que utiliza tiras reactivas con un rango analítico de 20 a 600 mg dL-1, con la ventaja de poder calcular el volumen de dilución en el quirófano, sin necesidad de trasladar las muestras al Laboratorio. Pero, como su rango analítico alcanza sólo hasta 600 mg dL–, si encontramos cifras superiores, circunstancia no infrecuente en los primeros 5 minutos y el máximo nivel de analgesia se consigue en ese tiempo, nos podría aparecer el símbolo Hi (>600 mg dL–) y no podríamos calcular el volumen de dilución.
Bibliografia
1.-Roland R, Robert A, Cynthia B. Dynamic physiogic changes in Lumbar CSF volume quantitatively measured by three-dimensional fast Spin-Echo MRI. Spine 2001; 10:1172-1178.
2.- Carpenter RL, Hogan QH, Liu SS, Crane B, Moore J. Lumbosacral cerebrospinal fluid volume is the primary determinant of sensory block extent and duration during spinal anesthesia. Anesthesiology. 1998 Jul;89(1):24-9.
3.-Álvarez A, Salvá P. Conceptos básicos de farmacocinética. Rev Esp Anestesiol Reanim 1991; 38:393-397.
4.-Levy RH. Estructura, actividad y mecanismos de acción de los anestésicos locales. En: Edmond I, Eger, ll, M.D. Absorción y acción de los anestésicos. Barcelona: Editorial Salvat. 1976.; p 312-320.
5.-Sanchez Morillo J, Demartini Ferrari A, Estañ Capell N, Viñals Bellido P, Quiñones Torrelo C, Morales Suarez-Valera M. Relación de los niveles de la glucorraquia con el bloqueo sensitivo y motor durante la anestesia raquídea con bupivacaína hiperbara. Rev Esp Anestesiol Reanim 2006; 53:589-95.
6.-Estañ-Capell N, Quiñones-Torrelo C, Sánchez-Morillo J, Estañ-Jago L. Correlation between glucose and bupivacaine levels in cerebrospinal fluid after spinal anesthesia: glycorrhachia as predictor for duration of sensory block.Clin Chem Lab Med. 2010 Apr;48(4):523-30.
7.-Denny N, Selander D. Continuous spinal anaesthesia. Br J Anaesth 1998; 81:590-597.
8- Hideyuki H, Jyun-ichi H, Yushi A, Tomiei K. Influenza of cerebrospinal fluid density, velocity, and volume on extent and duration of plain bupivacaine spinal anestesia. Anesthesiology 2004, 100: 106-14.
9.- Schiffer E, Van Gessel E, Fournier R, Weber A, Gamulin Z. Cerebrospinal fluid density influences extent of plain bupivacaína spinal anesthesia. Anesthesiology 2002; 96:1325-30.
10.-Sánchez Morillo J1, Soliveres Ripoll J, Estañ Capell N, Solaz Roldán C, Viñals Bellido P, Quiñones Torrelo C. [Comparison of 2 devices to measure spinal fluid glucose concentration in hyperbaric spinal anesthesia]. Rev Esp Anestesiol Reanim. 2007 Feb;54(2):73-7.
. TABLA I
Características de los pacientes.
Edad (años) 73,63 + 9,36
Peso (Kg) 77,50 + 16,42
Altura (cm) 163,27 + 7,75
Genero (varón/mujer) 13/17
ASA (I/II/III) 2/19/9
Especialidad (trauma/urología) 15/15
Los datos se expresan como media + DE o frecuencia, n = 30.
Tabla II
El máximo nivel de analgesia, el tiempo en que se alcanzó ese nivel en minutos, el volumen de dilución de la glucorraquia en el momento del máximo nivel de analgesia en ml y la duración del bloqueo motor en minutos.
| Nivel Analgesia | Tiempo para alcanzar analgesia | Volumen Dilución en el Mx nivel analgesia | Duración bloqueo motor |
|
|
| T10 | 20 | 57 | |||
| T8 | 15 | 34 | 60 | ||
| T10 | 20 | 67 | 60 | ||
| T6 | 15 | 40 | 75 | ||
| T6 | 10 | 43 | 60 | ||
| T10 | 10 | 50 | 75 | ||
| T12 | 5 | 59 | 45 | ||
| T4 | 20 | 54 | 75 | ||
| T6 | 10 | 35 | 90 | ||
| T12 | 10 | 40 | 75 | ||
| T10 | 10 | 54 | 45 | ||
| T12 | 15 | 55 | 60 | ||
| T8 | 10 | 45 | 90 | ||
| T12 | 10 | 46 | 65 | ||
| T8 | 15 | 51 | 60 | ||
| T6 | 15 | 57 | 120 | ||
| T6 | 15 | 32 | 75 | ||
| T12 | 10 | 57 | 45 | ||
| T10 | 15 | 45 | 75 | ||
| T8 | 15 | 62 | 90 | ||
| T8 | 10 | 54 | 60 | ||
| T4 | 15 | 31 | 75 | ||
| T10 | 15 | 76 | 60 | ||
| T6 | 10 | 46 | 90 | ||
| T10 | 15 | 49 | 85 | ||
| T4 | 10 | 54 | 85 | ||
| T12 | 15 | 77 | 45 | ||
| T8 | 10 | 56 | 50 | ||
| L2 | 10 | 89 | 30 | ||
| L2 | 10 | 96 | 30 |
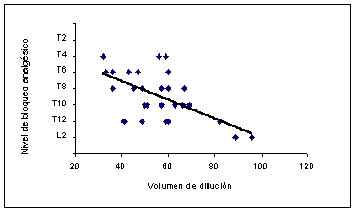
Figura 1. Correlación entre el nivel máximo de bloqueo sensitivo (T2-L2) y el volumen de dilución de la glucorraquia en ml. (Rho= -0,602, p<0,01). Figure 1. Correlation between the maximum level of sensitive blockade (T2-L2) and the volume of dilution of the glycorrhachia in ml. (Rho = -0.602, p <0.01).

